Sleep Apnea Syndrome睡眠時無呼吸症候群(簡易検査)
1. 睡眠時無呼吸症候群(SAS)とは
人は人生の3分の1を睡眠に費やしていますが、睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)に罹患していると、良質な睡眠がとれず、日中の活動性や労働動の質、運転能力などが低下することはもちろん、高血圧や虚血性心疾患、糖尿病などの生活習慣病を高率に合併し、生命予後に影響を与えることが明らかになりました。
OSAS(Obstructive Sleep Apnea Syndrome:閉塞性睡眠時無呼吸症候群)は日中の眠気・集中力の低下などから社会生活にも影響を及ぼします。
わが国では、2003年の山陽新幹線の事故の運転手が重症のOSASであったことが契機となり、OSASと眠気・居眠りの関係が認識されはじめました。
欧米では1980年代はじめから睡眠センターが各地に設立され、SAS診療を積極的に行ってきました。
CPAP(Continuous Positive Airway Pressure,持続陽圧呼吸)と呼ばれる機器を用いた治療法をはじめ、その他の治療法の有効性も明らかになりました。
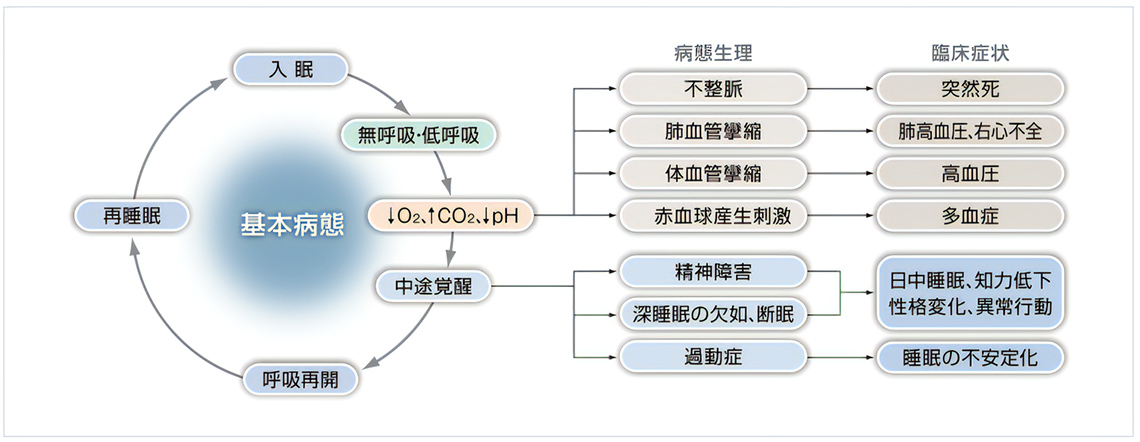
SASに特有な症状や合併症は、無呼吸によって引き起こされる2つの重要な出来事に由来するといっても過言ではないでしょう。
無呼吸のたびに患者本人はほとんど気づかない目覚め(=脳波上の覚醒)が起こり、良質な睡眠を得ることができず日中の眠気を引き起こすこと、無呼吸の間は肺での酸素の取り込みとニ酸化炭素の排出が止まるため、血液の中の酸素不足やニ酸化炭素の貯留が繰り返され、これがさまざまな臓器に対し悪影響を及ぼすこと、これがSASの根幹となる病態なのです。
ですから、SASは、無呼吸の出現頻度が多くなるほど、または無呼吸の持続する時間が延びるほど、重症となるわけです。
1993年の米国の睡眠障害に関する報告書「WAKE UP AMERICA」では、米国におけるSASの患者数は30~60歳で約1200万人と述べられています※1。
ウィスコンシン州の公務員を調査した結果、成人男性の24%、成人女性の9%がOSASに罹患しており、そのうち有症状の患者は成人男性の4%、女性の2%でした※2。
わが国でのOSASの疫学に関する報告は少なく、詳細はいまだ不明ですが、ある地域の住民を対象にした調査では約2%、全国では約200万人が有症状のOSASに罹患していると報告されており※3、無症状のOSASを含めると、この数倍の患者がいると推測できます。
一方、CSAS(Central Sleep Apnea Syndrome:中枢性睡眠時無呼吸症候群)は兆候が曖昧であり、症状を訴えることが稀なため、正確な罹患率はつかめていないのが現状です。
- The Coalition to WAKE UP AMERICA,Updated Aplil 15,1998
- N ENGL J MED 328 1230-1235,1993,The Occurrence of Sleep-Disordered Breathing Among Middle-Aged Adults
- 治療学30(2)179-182,1996,閉塞性睡眠時無呼吸症候群の有病率と性差、年齢差
SASの疫学
| 日本 | 米国 | |
|---|---|---|
| SAS潜在患者数 | 200万人※1 (人口の1~2%) |
1800万人※2 (人口の6%) |
| CPAP患者数(推定) | 37万人※3 | 300万人 (SAS潜在患者の17%) |
- 治療学30(2)179-182,1996,閉塞性睡眠時無呼吸症群の有病第と性差、年齢差
- N ENGL J MED 328 1230-1235,1993,The Occurrence of Sleep-Disordered Breathing Among Middle-Aged Adults
- 一般財団法人日本医療機器工業会調べ 2014年
2. SASの分類と病態
閉塞性睡眠時無呼吸症候群 (Obstructive Sleep Apnea Syndrome=OSAS)
胸部や腹部の呼吸運動は行われているにもかかわらす、上気道の閉塞のために鼻、口での呼吸がなく無呼吸となるものです。
胸部と腹部の動きが、互いに逆になるという奇異運動を示します。
OSASは、呼吸中枢は正常に働いているのに対して、睡眠に伴い上気道が閉塞し、舌根沈下が起こっています呼吸再開時に、大きないびきを伴うのが特徴です。
なお、無呼吸イベントが中枢性無呼吸で始まり、後半に閉塞性無呼吸に移行する混合型睡眠時無呼吸は、閉塞性の一部と考えられています。
中枢性睡眠時無呼吸症候群 (CentraISleepApneasynd「ome=CSAS)
肺、胸郭、呼吸筋、末梢神経に異常がなく、中枢神経系の障害により呼吸制御系が障害された場合や、呼吸中枢の機能異常によりREM期を中心とした睡眠中に、呼吸筋への刺激が消失して無呼吸となります。
脳疾患患者や心不全患者に高率にみられる異常呼吸(チェーンストークス呼吸)は、中枢性に分類されます。
3. OSASについて
無呼吸の発生
無呼吸・低呼吸は、上気道、すなわち咽頭もしくは咽頭周囲の閉塞や狭窄により起こります。これらの原因は、肥満に伴う上気道軟部組織への脂肪沈着、扁桃肥大、巨舌症、鼻中隔彎曲症、アデノイド、小顎症などの形態的異常と、上気道筋の活動度の低下などによる機能的異常に分けられます。
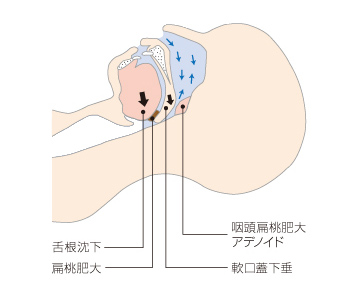
OSASの病態生理
上気道閉塞が繰り返し発現し、結果として呼吸調節系の安定性が低下し、OSASが増悪すると考えられています。OSASによってガス交換障害が起こり、著しい低酸素血症が出現します。
同時に高二酸化炭素血症も出現し、循環系へ悪影響を及ぼし、高血圧や糖尿病といった合併症の原因となります。
気道の閉塞に対し、吸気を行おうと呼吸筋が強く収縮するために、胸腔内が強い陰圧にさらされ左心への負担が増します。
また、入眠→無呼吸→中途覚醒→呼吸再開→再睡眠を一晩の間に何回も繰り返すため、深い睡眠が得られず、OSAS患者は日中傾眠を訴え、さらに、断眠は精神・神経機能にも悪影響を与えると考えられています。
とくに肥満者では、呼吸再開時に著明ないびきを伴うことがあり、いびきの常習者で日中の眠気がある場合は、OSASを疑って検査を行う必要があります。
OSASの症状と徴候
- EDS*・知的能力の低下
- 起床時の頭痛・頭重感
- 性欲低下・インポテンツ
- 性格変化・抑うつ状態
- いびき
- 不眠・中途覚醒
- 異常体動
- 夜間頻尿
- 多血症
- 糖尿病
- 高血圧
- 肺高血圧症
- 不整脈
- 突然死
- 虚血性心疾患
- 周術期管理
- 脳血管障害
OSASの病態生理
Reprinted from Med Clin North Am 1985; Nov; 69 (6): T. Douglas Bradley,
Pathogenesis and pathophysiology of the obstructive sleep apnea syndrome :1169 ‒ 1185
Copyright 2019, with permission from Elsevier
OSASに合併する疾患
OSAS患者には下記のような循環器疾患などの生活習慣病が高率に合併します。
出典:
- Paul E Peppard. et al : N ENGL J MED 2000:342 (19) 1378 - 1384
- Alexander G. Logan, et al: J HYPERTENS 2001: 19 (12) 2271-2277
- Aram V.Chobanian, et al: JAMA 2003.2892560-2572
- JCS 2010 循環器領域における呼吸障害の診断・治療に関するガイドライン
- Jose M Marin, et al : Lancat 2005:365(9464) 1046 - 1053
- Heikki Palomaki, et al: Neuralogy 1992:42 (6) 75 - 81
- H. Klar Yage. et al. N ENGL J MED 2005; 353(19) 2034 - 2041
- Naresh M. Punjabi, et al. AM J EPIDEMIOL 2004: 160 (6) 521 - 530
- Wael K. AI-Delaimy, et al: AM J EPIDEMIOL 2002; 155 (5) 387 - 393
4. OSASの診断
診療の流れ
OSASの確定診断には、睡眠に関連する複数の項目を同時に測定する、終夜のポリソムノグラフィー(Polysomnography:PSG)が必須です。
しかし、終夜検査を支える体制や設備などの制約により、全例にPSGを施行することは困難です。
その際はOSASが疑われる患者には、まず、スクリーニングもしくは簡易検査を行い、さらに睡眠状態や呼吸状態をより詳しく把握する必要がある場合には、PSGを施行します。
01. 問診
なるべくベッドパートナーに同席してもらい、下記のような点に関して、問診を行います。
昼間の眠気の評価には、Epworth sleepiness scale(ESS)が主に用いられています。

Epworth sleepiness scale(ESS)と評価
もし、以下の状況になったとしたら、どのくらいうとうとする(数秒~数分眠ってしまう)と思い ますか。
最近の日常生活を思いうかべてお答えください。
以下の状況になったことが実際になくて も、その状況になればどうなるかを想像してお答えください。
- 0=うとうとする可能性はほとんどない
- 1=うとうとする可能性は少しある
- 2=うとうとする可能性は半々くらい
- 3=うとうとする可能性が高い
| 状況 | 点数 | ||||
|---|---|---|---|---|---|
| 1 | 「すわって何かを読んでいるとき(新聞、雑誌、本、書類など) | 0 | 1 | 2 | 3 |
| 2 | すわってテレビを見ているとき | 0 | 1 | 2 | 3 |
| 3 | 会議、映画館、劇場などで静かにすわっているとき | 0 | 1 | 2 | 3 |
| 4 | 乗客として1時間続けて自動車に乗っているとき | 0 | 1 | 2 | 3 |
| 5 | 午後に横になって、休息をとっているとき | 0 | 1 | 2 | 3 |
| 6 | すわって人と話をしているとき | 0 | 1 | 2 | 3 |
| 7 | 昼食をとった後(飲酒なし)、静かにすわっているとき | 0 | 1 | 2 | 3 |
| 8 | すわって手紙や書類などを書いているとき | 0 | 1 | 2 | 3 |
調査票を商業目的、または政府機関で使用される場合は、ライセンス登録の手続きが必要ですので、下記へお問合せ下さい。
問合せ先:iHope International
株式会社 URL: http://www.sf-36.jp/
E-mail:
出典:Takegami M, Suzukamo Y, Wakita T, Noguchi H, Chin K, Kadotani H, Inoue Y, Oka Y, Nakamura T, Green J,Johns MW, Fukuhara S. Development of a Japanese version of the Epworth Sleepiness Scale (JESS) based on Item Response Theory. Sleep medicine 2009: 10: 556-65.
問診項目
- 01 OSASに直接関連するもの
- いびき・無呼吸・日中傾眠の程度、OSASの原因疾患、OSASの合併症
- 02 社会的問題
- 交通事故、ニアミスの有無、労災
- 03 生活習慣
- 飲酒歴、喫煙歴、常用薬の有無、睡眠時間と睡眠時のトイレ回数、起床時の爽快感、頭痛の有無
- 04 職業歴
- 現在の職業の内容
02. スクリーニング
必要に応じてメモリー付パルスオキシメータを用いて夜間睡眠時の酸素飽和度(SpO2)を記録し、酸素飽和度低下指数(ODI:SpO2低下回数/時間)などの指標を得てOSASをスクリーニングします。
03. 簡易検査
パルスオキシメータに加え、気流を測定するためのサーミスタ(温度センサ)や圧力センサ、いびき音を測定するマイクなどを装着し、気道の狭窄の程度、低呼吸の有無を測定する睡眠評価装置により睡眠中の呼吸状態を検査します。操作・装着が簡単なので在宅検査にも適しています。
専門医への指導が必要と判断した場合は関連病院をご紹介いたします。




